Pas vanaf 2015 komt de zoektocht naar nieuwe middelen serieus op gang. Particuliere en overheidsinitiatieven brengen geld bijeen voor nieuw onderzoek. Zo richt de universiteit van Oxford een nieuw instituut in om resistentie te onderzoeken en te bestrijden. De resultaten lijken positief. In de periode 2016-2020 worden 14 nieuwe middelen toegelaten tot de markt. Is dit echt een oplossing?
Project ‘100 jaar antibiotica’
Aflevering 50. Resistentie nader bekeken
Aflevering 51. Het relaas van lefamuline, zo gaat het ook niet
Aflevering 52. Zicht op nieuwe middelen??
Aflevering 53. Als de chemie verliest
Aflevering 54. Als chemie en biotech samen optrekken
In de eerste 20 jaar van deze eeuw heeft de Amerikaanse FDA zo’n 650 nieuwe geneesmiddelen op de markt toegelaten. Daaronder waren weinig antibiotica: nog geen 40 nieuwe middelen tegen bacteriële infecties. De meeste van deze stoffen zijn bovendien variaties op de thema’s van de vorige eeuw; met weinig toegevoegde therapeutische waarde. Ze zijn vooral bedoeld om resistentie tegen de oude varianten te minimaliseren. Echt nieuwe producten en nieuwe concepten om de ziekmakers aan te pakken zijn zeldzaam.
De initiatieven sinds 2015 leveren vooralsnog niet al te veel op. Meer van hetzelfde. Medicijnen met weinig toegevoegde waarde volgens de WHO. En een handvol beloftes in erg vroege ontwikkelingsfases.
Wat zijn de nieuwe beloftes?
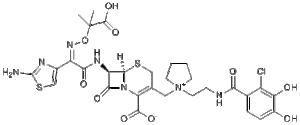
In de categorie van de cefalosporines moeten we cefiderocol (2019) van het Japanse Shionogi noemen. Deze stof maakt gebruik van een nieuw mechanisme om het geneesmiddel de bacterie binnen te brengen. De catechol zijketen (helemaal rechts in de formule) bindt goed aan ijzer en lift mee met de routes die de bacterie gebruikt om ijzer de bacteriecel binnen te brengen. Een nieuw paard van Troje.
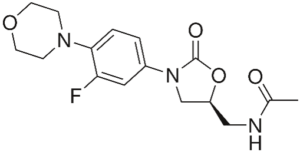
De oxazolidinonen, met linezolide als belangrijkste vertegenwoordiger, hebben we al besproken in aflevering 38: veel geschreeuw maar weinig wol. Tedizolide (2014) is een meer actieve opvolger, maar ook niet echt nieuw te noemen.
De uitgebreide streptomycine-familie heeft een nieuwe subklasse van antibiotica opgeleverd: de streptogramines met vertegenwoordigers als quinupristine, dalfopristine en pristinamycine. Het zijn producten die vooral als laatste redmiddel worden ingezet, bijvoorbeeld bij infecties waar ook vancomycine niet meer werkt. De oorsprong van de middelen ligt bij de toepassing als additief in veevoer. De bacterie Streptomyces virginiae maakt ze aan.
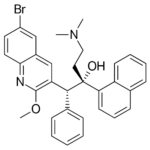
De ook al eerder genoemde chinolonen leveren een nieuwe subklasse aan: de di-aryl chinolonen met bedaquiline als meest bekende voorbeeld. Allemaal voorbeelden van volledig synthetische middelen. Bedaquiline wordt vooral gebruikt bij behandeling van tbc gevallen die resistentie vertonen tegen de meest gangbare medicijnen. Het werkt bovendien via een nieuw mechanisme in de aanval op de bacterie. Het blokkeert de aanmaak van ATP in de cel. Zoals bekend is ATP één van de meest belangrijke transportmoleculen voor energie in de cel. Maar er is een belangrijk punt van zorg. De aanmaak van ATP in onze eigen cellen lijkt veel op die bij de tb bacil. Daardoor kan dit middel leiden tot soms gevaarlijke bijwerkingen.
Ook bij micro-organismen die macroliden (zoals erythromycines) aanmaken wordt een nieuwe groep verbindingen met antibacteriële werking gevonden. Fidaxomicine is het eerste voorbeeld. Het wordt vooral gebruikt om diarree veroorzaakt door de beruchte Clostridium difficile te bestrijden. Voordeel is dat het middel tamelijk specifiek is en de overige maag-darm flora grotendeel ongemoeid laat. De kuur met fidaxomicine is een van de duurste antibiotica kuren.
Al met al lijkt het er op dat we alleen de pleuromutilines als echt nieuwe antibiotica kunnen beschouwen. In aflevering 51 hebben we de trieste ontwikkeling hiervan uitvoerig beschreven.
Nieuwe middelen in de pijplijn
De race voor nieuwe middelen is wel degelijk bezig op gang te komen. De angst voor toenemende resistentie begint effect te sorteren, net als de stimulering door verschillende overheidsprogramma’s. Maar het is vrijwel ondoenlijk te voorspellen welke van de tientallen, zo niet honderden moleculen in ontwikkeling, een succes op de markt zullen zijn. Net zoals rationeel ontwerp van een medicijn al meer dan een eeuw een utopie blijft, geldt dat ook voor voorspellingen op basis van wat in de pijplijn zit.
We noemen een paar kanshebbers. Gebaseerd op het natuurproduct clindamycine zijn synthetische afgeleiden in de maak die meerdere resistentiemechanismes weten te omzeilen. Helaas is nog onduidelijk hoe dat precies gaat. Een veelbelovend product zou iboxamycine kunnen worden (zie C&E News, 28-10-2021). Andere onderzoekers gebruiken slimme toevoegingen aan een bestaand antibioticum om de resistentiemechanismes van de bacteriecel te omzeilen, en het middel toch naar binnen te krijgen. De eerder genoemde paarden van Troje. Altijd spannend om te lezen, maar moeilijk op waarde te schatten. Zoals de combinatie van een contrastvloeistof met een bestaand antibioticum. De contrastvloeistof bevat onder meer het radio-isotoop Gallium en is daardoor samen met het antibioticum goed in het lichaam te volgen. Bovendien ziet de bacterie het metaal gallium aan voor ijzer en brengt het via zijn eigen importroute voor ijzer mee naar binnen.
Nieuwe manieren om de celwand lek te prikken spreken ook tot de verbeelding. Zoals de synthetische polymeren van links- en rechtsdraaiende aminozuren die samen een scherpe naald vormen en de wand lek prikken. Dat moet natuurlijk wel echt de celwand van de bacterie zijn.
Nieuwe concepten
Zoals al eerder opgemerkt richten de bestaande antibiotica zich op een beperkt aantal doelen in de bacteriecel: de celwand, de DNA- of RNA-machinerie, aanmaak van enkele eiwitten en het uitschakelen van de bèta lactamases. De cel heeft echter honderden kwetsbare plekken, waarvan er zich tientallen zich lenen voor belagen met antibiotica. Ook de resistentiemechanismen zijn nu vaak tot in detail uitgezocht. Alle onderdelen ervan kunnen dienen als doel voor middelen die dat mechanisme ontregelen. Zo produceren bacteriën onder stress het giftige gas waterstofsulfide. Dat bevordert het samenklonteren van bacteriën in een biofilm. Dat is een overlevingsmechanisme. Antibiotica kunnen daar nauwelijks nog bij. De nieuwe middelen hebben tot doel de enzymen te blokkeren die de aanmaak van waterstofsulfide regelen. Het betreffende enzym is in kristalvorm voorhanden en kan op elk onderdeel bestudeerd worden. Zo ook de plaatsen waar een ander product de werking van het enzym kan blokkeren. Op de computer kunnen onderzoekers zo het hele arsenaal aan bestaande geneesmiddelen testen, en zien welke mogelijkheden er zijn om de aanmaak van waterstofsulfide te blokkeren.
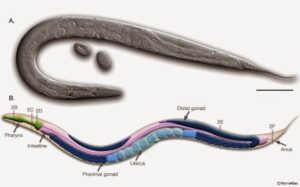
Ook bij de methodes die we gebruiken om potentiële nieuwe middelen te testen is veel gaande. Het liefste zouden we dat snel en veilig op relevante levende organismen willen doen (dierproeven in feite). Op dit moment is de vertaalslag van testdoel (veelal in een reageerbuis) naar uiteindelijk doel (de patiënt) te groot. Dierproeven dan? Maar daar willen we ook van af. We slagen er echter steeds beter in, tests te doen op levende cellen; of op organoïden (een kleine hoeveelheid cellen die zich samen gedragen als een orgaan); of op levende modellen die minder ethische bezwaren oproepen zoals de 1 mm lange rondworm C.elegans, die voor reactie op antibiotica veel overeenkomsten vertoont met grotere dieren (en mensen).
Terug naar de natuur
De natuur blijft een onuitputtelijke bron van nieuwe moleculen met een mogelijke medicinale werking. Elke zoektocht, waar dan ook blijft de moeite waard; diepzee, afgelegen oorden, planten, insecten en vooral ook micro-organismen. Schattingen zeggen dat we nog geen 10% van al wat er is, hebben onderzocht. Bij micro-organismen is het nog veel erger. Bij 99% weten we niet hoe we ze moeten kweken. Dat wil zeggen: we kunnen het organisme uit de natuur isoleren en bestuderen, maar weten niet hoe we het moeten laten groeien en zich vermenigvuldigen.
Maar we kunnen ook naar onszelf kijken. De manier waarop ons immuunsysteem reageert op indringers krijgen we steeds beter in beeld. Dat kan weer leiden tot nieuwe ontwerpen voor antibiotica. En we hoeven ons niet te beperken tot het immuunsysteem. Veel onderdelen van ons lichaam reageren op indringers, en de mechanismen daarvan kunnen ons ook op nieuwe sporen zetten. Of kijk naar de huisvlieg, die weet na een bacteriële infectie welk voedsel hij moet vermijden.
En de commercie dan?
Het droeve lot van de pleuromutilines blijft de gemoederen bezig houden. Medicijnonderzoek is gewoon te duur geworden. In 2020 leidt dit inzicht tot het bijeen brengen van een pot geld van ruim 1 miljard dollar; waarmee men ook de dure fases van het medicijnonderzoek wil bekostigen. Grote namen doen mee: Pfizer, Novartis en Johnson & Johnson. Maar is dit bedrag voldoende? In het licht van dreigende faillissementen omdat succesvolle stoffen op reserve blijven? De gangmakers van pleuromutiline zijn niet de enige. Al zeker drie kleintjes zijn hen voorgegaan (Ardigem, Achaogen , Melinta). Er moet dus ook nog een soort van garantie op omzet en winst komen. Hoe doe je dat? Het VK probeert een nieuw vergoedingenmodel waar winst los staat van verkoop. Het gaat om overeenkomsten van ondernemingen met verzekeringen voor een aantal jaren. Met een vergoeding afhankelijk van gezondheidswinst voor de verzekerden, te bepalen door deskundigen.
Ook de VS, Zweden en Duitsland werken aan zulke vergoedingsschema’s. Internationale samenwerking en afstemming zullen zeker nodig zijn, willen zulke schema’s kans van slagen hebben. De Covid pandemie heeft de discussie over antibiotica nu wat naar de achtergrond gedrongen. Maar in deze pandemie hebben overheden nieuwe manieren ontwikkeld om coronavaccins bij voorbaat te financieren of vergoeden. Dat kan wellicht ook leiden tot vergoedingsmechanismen voor antibiotica die voor alle partijen acceptabel zijn. Hoe dan ook, eenvoudig wordt het nooit meer.
Geraadpleegde bronnen:
Wikipedia: alle genoemde eigennamen en producten
Lijst van door de FDA goedgekeurde middelen 1999-2021
Antibiotics and bacterial resistance in the 21st century, R.J. Fair en Y. Tor, Perspectives in Medicinal Chemistry 6, 25-64(2014)
Striving to bolster the antibiotic pipeline before it becomes the next crisis, Katrina Megget, Chemistry World 26-5 2021
